Данные физических и инструментальных методов исследования. Введение что такое реабилитация Данные осмотра больного
Введение
Что такое реабилитация
«Хороший врач не лечит человека, а помогает человеку вылечиться», – говорили древние. Но эту истину подчас, к нашему общему сожалению, забывают современные практикующие врачи. А между тем восстановительная медицина как «наука воскрешать» существует многие века, помогая мобилизовать скрытые ресурсы организма и активизировать его защитные механизмы. Благодаря щадящим и безтаблеточным методам восстановительной (или реабилитационной – в современной трактовке термина) терапии, человеческое тело, подобно птице феникс, восстает из пепла утрат, самостоятельно справляясь с болезнями и несчастьями: восстанавливает поврежденные ткани, возвращает к нормальному функционированию больные органы, сращивает кости… Во многих случаях восстановительная медицина более привлекательна для страдающего человека, чем обычная. А как может быть иначе? Ведь положительные результаты буквально налицо, а негативные последствия практически отсутствуют, чего не скажешь о большинстве химических фармпрепаратов, взятых из арсенала официальной медицины. И время, драгоценное время! Длительная практика врачевания свидетельствует, что период выздоровления значительно сокращается, стоит лишь применить подходящий случаю один из многих методов восстановительной медицины.
Что же может предложить вам реабилитационная медицина? По какому целительному кругу поведет больного опытный врач-реабилитолог (есть такая редкая специализация в официальной медицине)? Основные методы, используемые в восстановительной медицине, стары, как наш мир. К ним традиционно относят:
очищение организма. Например, очищение кишечника при помощи гидроколонотерапии (знаменитая «голливудская диета»), плазмафорез крови, очищение при помощи лекарственных трав. Зачастую такое очищение является первым шагом к восстановлению и оздоровлению организма;
гидротерапию , или лечебные ванны и орошения, такие как минеральные, скипидарные, ароматические, соляные, углекислые и другие, а также сауну и баню, аквафизкультуру, лечебные курсы минеральных вод. Специально подобранные и приготовленные жидкости промывают и насыщают питательными веществами ткани, способствуют восстановлению нарушенного баланса веществ и микроэлементов в организме, лечат многие заболевания – от желудочно-кишечных и до кажущихся неразрешимыми женских проблем, не говоря уж о том, что омолаживают и приводят в желанный тонус не только тело, но и мысли;
физиотерапию :электрофорез, ионофорез, фонофорез, лазеротерапию, ультразвуковую терапию, магнитотерапию, миостимуляцию, вакуумтерапию и так далее. Все мы хоть раз в жизни, но побывали в физиотерапевтическом отделении районной поликлиники, и нет нужды перечислять здесь все доступные чудеса восстановления сил: активизацию защитной системы, обмена веществ, крово– и лимфотока, ускорение регенерации и повышение общего тонуса органов и тканей;
гирудотерапию , или лечение пиявками;
рефлексотерапию , или воздействие на активные точки человеческого организма, активизирующее внутренние ресурсы;
бальнеотерапию , или грязелечение;
Многочисленные методики лечебного и восстановительного массажа ;
фитотерапию , или лечение травами, и многое, многое другое.
Проконсультируйтесь с доктором, подберите для себя комплекс процедур и начинайте работать над восстановлением своего здоровья. И не слушайте тех, кто будет говорить о том, что восстановительная медицина сродни шаманству, или приравнивать ее к нетрадиционной медицине. Реабилитационная медицина является серьезным направлением в современной врачебной науке и не имеет ничего общего с ненаучными и ненадежными «бабушкиными методами». Восстановительная медицина, используя достижения современной науки, передовые методы исследований природных возможностей человека, разрабатывает научно обоснованные техники и технологии, способствующие раскрытию дремлющих ресурсов нашего организма, что и приводит к оздоровлению функционирования всех органов и систем, причем не только пораженных недугом. А это серьезно. Все эти методы действуют мягко, исключая парадокс химиотерапевтического воздействия, когда «одно лечим, а другое калечим». В основе восстановительной терапии лежит простой постулат: «Человеческий организм способен самостоятельно справиться почти с любой болезнью, нужно лишь не мешать ему, а помогать». Реабилитационная терапия и помогает ему в этом. Под реабилитацией в настоящее время принято понимать систему комплексных мероприятий медицинского, психологического и социального характера, направленных на улучшение адаптации человека к требованиям повседневной жизни, нагрузкам на работе. В каких случаях доступна ее целительная поддержка?
Восстановительная медицина уместна при весьма широком спектре заболеваний и повреждений. Приведем примерный, а потому неполный список отраслей официальной медицины, где с успехом применяются ее методы: кардиология, нейрохирургия, лечение заболеваний мужской и женской урогенитальной сферы, акушерство, эндокринология, лечение заболеваний желудочно-кишечного тракта, нефрология, пульмонология, травматология и хирургия, лечение неврологических заболеваний и психиатрия, оториноларингология (ухо, горло, нос), артрология и ортопедия, дерматология. После тяжелых операций или консервативных методов лечения, требующих серьезного вмешательства в организм, восстановительная медицина обеспечивает быструю реабилитацию и помогает полному выздоровлению, а в более легких случаях часто можно обойтись вообще без помощи таблеток, уколов и капельниц и даже без прямого вмешательства хирурга.
Когда требуется реабилитация? Как правило, реабилитация нужна пациентам, выздоравливающим после перенесенного острого заболевания, травмы или операции, людям, страдающим хроническими заболеваниями, и просто тем, кто подвергается большим физическим и психоэмоциональным нагрузкам на работе или в повседневной жизни. Причем чем серьезнее и тяжелее заболевание, травма, перенесенная операция, тем длительнее и сложнее восстановление.
Заболевания, при которых требуется реабилитация:
Вегетососудистая дистония;
Ишемическая болезнь сердца, в том числе острый инфаркт миокарда, состояние после операции коронарного шунтирования;
Гипертоническая болезнь;
Хронические формы сосудистых заболеваний мозга;
Состояние после перенесенного инсульта;
Хронический бронхит;
Бронхиальная астма;
Хронический гастрит;
Язвенная болезнь желудка и/или двенадцатиперстной кишки;
Хронический колит;
Синдром «раздраженной кишки»;
Мочекаменная болезнь;
Хронический гепатит;
Цирроз печени;
Хронический панкреатит;
Сахарный диабет;
Заболевания щитовидной железы;
Хронический пиелонефрит;
Заболевания позвоночника и периферической нервной системы;
Заболевания суставов;
Заболевания сосудов конечностей (облитерирующий атеросклероз, облитерирущий эндартериит);
Заболевания предстательной железы;
Нарушения дыхания во время сна (храп, апноэ сна);
Бессонница;
Переутомление;
Синдром хронической усталости;
Ожирение и целый ряд других.
Естественно, в нашей книге мы не сможем рассмотреть все перечисленные случаи, поэтому остановимся на самых, если можно так сказать, популярных. Тем более что такой подход оправдан соображениями вашей безопасности: каждый конкретный случай должен обязательно рассматриваться специалистом по реабилитационной медицине, и чем тяжелее состояние конкретного больного, тем тщательнее должен быть врачебный подход к нему.
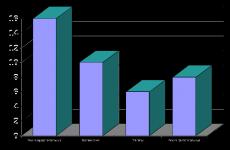
Данный текст является ознакомительным фрагментом.Основные причины возникновения травм - это ДТП (40%), падения с большой высоты (30%), различного рода ранения (10%). Каждая травма чревата десятками осложнений вплоть до летального исхода, например, в случае сепсиса. Некоторые осложнения дают о себе знать моментально, тогда как другие выявляются не сразу. Чтобы избежать серьезных последствий после травмирования, очень важно правильно провести период реабилитации.
Этапы медицинской реабилитации после перенесенной травмы
К сожалению, никто из нас не застрахован от травм. С одними из них организм справляется легко, другие требуют длительного лечения и восстановления утраченных функций. Это в первую очередь относится к сложным переломам, повреждениям головы, конечностей, суставов, менисков и связок. Травмированная часть тела обычно долгое время находится без движения, поэтому возникают отеки, нарушается кровообращение, атрофируются мышцы. А это в свою очередь становится причиной общего ослабления организма и может спровоцировать появление новых болезней. Вот почему так важно серьезно отнестись к восстановительному периоду.
Реабилитация после переломов и травм должна проходить по индивидуальной программе, но в целом она состоит из следующих этапов:
- Устранение сосудистых изменений и отеков . Эти явления, увы, неизбежны при долгой неподвижности конечностей или всего организма.
- Повышение эластичности и тонуса мышц . Прежде чем переходить непосредственно к двигательной активности, нужно убедиться в том, что мышцы готовы к этому, иначе возвращение к привычному образу жизни может стать чересчур болезненным.
- Восстановление двигательных функций . Процесс должен носить поступательный характер и не предполагать чрезмерных физических нагрузок. Это позволит избежать растяжений и физиологических стрессов.
- Укрепление общего состояния организма - соблюдение режима дня и питания, пребывание на свежем воздухе . Этими рекомендациями необходимо руководствоваться на протяжении всех этапов реабилитации, так как от этого во многом зависят темпы выздоровления.
За рубежом медицинская реабилитация начала развиваться в середине XX века, когда появилась необходимость восстанавливать и адаптировать к жизни участников Второй мировой войны. Позже это направление «взяло» под свою опеку пожилых людей, инвалидов, пациентов, перенесших тяжелые заболевания и травмы.
В России первая реабилитационная клиника появилась в 1976 году. Это был специализированный наркологический восстановительный центр. С тех пор данное направление медицины в нашей стране успешно развивается, разрабатывая собственные методики и принимая во внимание зарубежный опыт.
Методы восстановительной терапии
Основное место в восстановительной медицине занимает физическая реабилитация. Она предполагает комплексное применение как физических упражнений и воздействий, так и природных факторов. Этот тип реабилитации направлен на восстановление функций поврежденных органов, адаптацию после травм, вовлечение в привычный образ жизни. Рассмотрим более подробно методы физической восстановительной терапии:
- Массаж - один из самых распространенных методов реабилитации после травм. Чаще всего применяется при инсультах, переломах, остеохондрозе. Лечебный массаж представляет собой поглаживания, растирания и разминания отдельных частей или всего тела. Он стимулирует циркуляцию крови, позволяет снять отеки, активизирует мышцы и является отличной подготовкой к лечебной физкультуре. Курс лечебного массажа обычно включает 10 сеансов, проводить их рекомендуется ежедневно или через день.
- Лечебная физкультура (ЛФК) - это специально разработанный комплекс физических упражнений, выполняющихся под присмотром специалиста. Они помогают устранить дегенеративные изменения в тканях и органах, позволяют справиться с атрофией. ЛФК способствует нормализации обмена веществ, улучшает работу сердечно-сосудистой системы, укрепляет мышцы и в целом - «успокаивает» нервную систему и поднимает настроение. При этом важно не переусердствовать: следует заниматься согласно разработанной врачом программе.
- Механотерапия является дополнением к ЛФК - это те же упражнения, но выполняются они пациентом не самостоятельно, а при помощи специальных аппаратов (конструкции Armeo, Locomat, Pablo, «Гиротоник»). Это позволяет улучшить подвижность суставов и мышц, справиться с атрофическими и дегенеративными процессами, восстановить утраченные в результате травм функции. Выполнять упражнения следует под наблюдением специалиста. Только он может правильно установить и зафиксировать сегмент тела на конструкции, правильно подобрать нагрузку и верно оценить темп выполняемых движений.
- Физиотерапия - это восстановление с помощью физических факторов: тепла, магнитного излучения, электрического тока, света, воздуха и других. Метод предполагает использование специальных приборов и аппаратов.
- При нарушении двигательной активности применяют электростимуляцию, то есть ток. Методы теплового воздействия, например парафиновые аппликации, используют в восстановлении после травм позвоночника. Лазеротерапия помогает устранить боли и отеки, а магнитотерапия - улучшить общее состояние организма. Эти процедуры безболезненны, но некоторые из них имеют ряд противопоказаний, поэтому подбирается физиотерапевтическое лечение индивидуально.
- Рефлексотерапия - этот метод заключается в воздействии на биологически активные точки на теле пациента. Направление зародилось несколько тысячелетий назад на Востоке и сейчас популярно во всем мире. Рефлексотерапия имеет несколько методик: иглоукалывание (акупунктура), лечение пиявками (гирудотерапия), воздействие на точки ушных раковин (аурикулотерапия), точечный массаж, массаж камнями (сноутерапия), баночный массаж (вакуумтерапия). Суть рефлексотерапии заключается в мобилизации внутренних ресурсов организма и вовлечении их в активное участие в лечебном процессе.
- Диетотерапия - организация питания с использованием определенных продуктов в лечебных целях. Так, при переломах процессу срастания костей способствует коллаген. Он содержится в холодце, заливных блюдах из рыбы и птицы. Для формирования костной ткани нужен кальций. Большое его количество присутствует в молочных продуктах, особенно в нежирном твороге. А усвоению кальция способствует витамин D3, его много в рыбьем жире, икре, кунжуте, яичном желтке, орехах. Ну и, конечно, полезно употреблять свежие овощи и фрукты - в них много витаминов и клетчатки. А вот про полуфабрикаты, содержащие консерванты, алкоголь и газированные напитки лучше забыть: они наносят организму большой вред, причем не только в период реабилитации.
Особым методом терапии после травм является эрготерапия - раздел медицины, направленный на восстановление и поддержание необходимых навыков жизнедеятельности. Дословно термин переводится как «лечение через труд, занятость» (ergon (лат.) – труд; therapia (греч.) – лечение). После травм и переломов и связанной с этим неподвижностью пациент может утратить элементарные навыки самообслуживания. Ему нужно заново учиться одеваться, обуваться, держать столовые приборы, соблюдать личную гигиену. Часто человек, перенесший травму, нуждается и в социальной адаптации. В этом ему оказывает поддержку эрготерапевт, который помогает заново освоить мелкую моторику, развить координацию, приспособиться к повседневной жизни. Врач может попросить пациента нарисовать рисунок или завязать шнурки, и, исходя из этих мини-тестов, определит, в чем именно нужно помочь человеку, какие движения необходимо освоить. Данный метод реабилитации известен на Западе уже более 60 лет. А вот в нашей стране он получил распространение сравнительно недавно.
Каждый из описанных выше методов применяется с учетом характера и особенностей травмы. Об этом мы и поговорим далее.
Особенности реабилитации после травм различного характера
Травмы позвоночника
Они могут быть получены в результате ушибов, падений, сдавливаний и других воздействий. Это один из самых опасных видов механических повреждений, так как может привести к крайне тяжелым последствиям: нарушению проводящих путей спинного мозга. Последнее влечет за собой неподвижность и потерю чувствительности.
Программа и сроки реабилитации зависят от степени тяжести полученной травмы, а также от индивидуальных особенностей пациента.
Начальный этап реабилитации нужно проводить уже в первые дни после травмы. Прежде всего больному необходимо помочь занять правильное положение на кровати, следует проводить профилактику возникновения пролежней и застойных явлений в легких. Пациентам, получившим травму позвоночника, также сразу назначают дыхательную гимнастику, диетическое питание.
На третьем этапе комплекс упражнений меняется: к лечебной физкультуре, физиотерапии и механотерапии может быть добавлено плавание в бассейне. Для восстановления утраченных навыков проводятся занятия с эрготерапевтом.
Черепно-мозговые травмы
Сроки реабилитации и комплекс восстановительной терапии при таких повреждениях зависят от степени тяжести травмы. При легких черепно-мозговых травмах - при соблюдении режима, правильном питании и физиотерапевтическом лечении - восстановление обычно происходит в течение месяца и не требует дополнительных реабилитационных мероприятий.
Что же касается тяжелых и среднетяжелых черепно-мозговых травм, то они способны вызвать, затруднение передвижения, пациентам становится сложно самим себя обслуживать. Могут возникнуть нарушения речи, снизиться зрение. Массаж, ЛФК и физиотерапия будут эффективны уже на первых этапах реабилитации.
Травмы опорно-двигательного аппарата
К этому виду травм относятся переломы, трещины, травмы суставов, вывихи, разрывы мышц и сухожилий, растяжения связок. Во время раннего реабилитационного периода пациентам в индивидуальном порядке назначается физиотерапия, помогающая избавиться от отеков, ЛФК и механотерапия. Лечебный массаж также пойдет на пользу.
Как мы убедились, реабилитация после травм и переломов - процесс сложный. Он состоит из комплекса методов восстановительной терапии. Составить индивидуальную программу может только специалист.
Введение
Что такое реабилитация
«Хороший врач не лечит человека, а помогает человеку вылечиться», – говорили древние. Но эту истину подчас, к нашему общему сожалению, забывают современные практикующие врачи. А между тем восстановительная медицина как «наука воскрешать» существует многие века, помогая мобилизовать скрытые ресурсы организма и активизировать его защитные механизмы. Благодаря щадящим и безтаблеточным методам восстановительной (или реабилитационной – в современной трактовке термина) терапии, человеческое тело, подобно птице феникс, восстает из пепла утрат, самостоятельно справляясь с болезнями и несчастьями: восстанавливает поврежденные ткани, возвращает к нормальному функционированию больные органы, сращивает кости… Во многих случаях восстановительная медицина более привлекательна для страдающего человека, чем обычная. А как может быть иначе? Ведь положительные результаты буквально налицо, а негативные последствия практически отсутствуют, чего не скажешь о большинстве химических фармпрепаратов, взятых из арсенала официальной медицины. И время, драгоценное время! Длительная практика врачевания свидетельствует, что период выздоровления значительно сокращается, стоит лишь применить подходящий случаю один из многих методов восстановительной медицины.
Что же может предложить вам реабилитационная медицина? По какому целительному кругу поведет больного опытный врач-реабилитолог (есть такая редкая специализация в официальной медицине)? Основные методы, используемые в восстановительной медицине, стары, как наш мир. К ним традиционно относят:
очищение организма. Например, очищение кишечника при помощи гидроколонотерапии (знаменитая «голливудская диета»), плазмафорез крови, очищение при помощи лекарственных трав. Зачастую такое очищение является первым шагом к восстановлению и оздоровлению организма;
гидротерапию , или лечебные ванны и орошения, такие как минеральные, скипидарные, ароматические, соляные, углекислые и другие, а также сауну и баню, аквафизкультуру, лечебные курсы минеральных вод. Специально подобранные и приготовленные жидкости промывают и насыщают питательными веществами ткани, способствуют восстановлению нарушенного баланса веществ и микроэлементов в организме, лечат многие заболевания – от желудочно-кишечных и до кажущихся неразрешимыми женских проблем, не говоря уж о том, что омолаживают и приводят в желанный тонус не только тело, но и мысли;
физиотерапию :электрофорез, ионофорез, фонофорез, лазеротерапию, ультразвуковую терапию, магнитотерапию, миостимуляцию, вакуумтерапию и так далее. Все мы хоть раз в жизни, но побывали в физиотерапевтическом отделении районной поликлиники, и нет нужды перечислять здесь все доступные чудеса восстановления сил: активизацию защитной системы, обмена веществ, крово– и лимфотока, ускорение регенерации и повышение общего тонуса органов и тканей;
гирудотерапию , или лечение пиявками;
рефлексотерапию , или воздействие на активные точки человеческого организма, активизирующее внутренние ресурсы;
бальнеотерапию , или грязелечение;
Многочисленные методики лечебного и восстановительного массажа ;
фитотерапию , или лечение травами, и многое, многое другое.
Проконсультируйтесь с доктором, подберите для себя комплекс процедур и начинайте работать над восстановлением своего здоровья. И не слушайте тех, кто будет говорить о том, что восстановительная медицина сродни шаманству, или приравнивать ее к нетрадиционной медицине. Реабилитационная медицина является серьезным направлением в современной врачебной науке и не имеет ничего общего с ненаучными и ненадежными «бабушкиными методами». Восстановительная медицина, используя достижения современной науки, передовые методы исследований природных возможностей человека, разрабатывает научно обоснованные техники и технологии, способствующие раскрытию дремлющих ресурсов нашего организма, что и приводит к оздоровлению функционирования всех органов и систем, причем не только пораженных недугом. А это серьезно. Все эти методы действуют мягко, исключая парадокс химиотерапевтического воздействия, когда «одно лечим, а другое калечим». В основе восстановительной терапии лежит простой постулат: «Человеческий организм способен самостоятельно справиться почти с любой болезнью, нужно лишь не мешать ему, а помогать». Реабилитационная терапия и помогает ему в этом. Под реабилитацией в настоящее время принято понимать систему комплексных мероприятий медицинского, психологического и социального характера, направленных на улучшение адаптации человека к требованиям повседневной жизни, нагрузкам на работе. В каких случаях доступна ее целительная поддержка?
Восстановительная медицина уместна при весьма широком спектре заболеваний и повреждений. Приведем примерный, а потому неполный список отраслей официальной медицины, где с успехом применяются ее методы: кардиология, нейрохирургия, лечение заболеваний мужской и женской урогенитальной сферы, акушерство, эндокринология, лечение заболеваний желудочно-кишечного тракта, нефрология, пульмонология, травматология и хирургия, лечение неврологических заболеваний и психиатрия, оториноларингология (ухо, горло, нос), артрология и ортопедия, дерматология. После тяжелых операций или консервативных методов лечения, требующих серьезного вмешательства в организм, восстановительная медицина обеспечивает быструю реабилитацию и помогает полному выздоровлению, а в более легких случаях часто можно обойтись вообще без помощи таблеток, уколов и капельниц и даже без прямого вмешательства хирурга.
Когда требуется реабилитация? Как правило, реабилитация нужна пациентам, выздоравливающим после перенесенного острого заболевания, травмы или операции, людям, страдающим хроническими заболеваниями, и просто тем, кто подвергается большим физическим и психоэмоциональным нагрузкам на работе или в повседневной жизни. Причем чем серьезнее и тяжелее заболевание, травма, перенесенная операция, тем длительнее и сложнее восстановление.
Заболевания, при которых требуется реабилитация:
Вегетососудистая дистония;
Ишемическая болезнь сердца, в том числе острый инфаркт миокарда, состояние после операции коронарного шунтирования;
Гипертоническая болезнь;
Хронические формы сосудистых заболеваний мозга;
Состояние после перенесенного инсульта;
Хронический бронхит;
Бронхиальная астма;
Хронический гастрит;
Язвенная болезнь желудка и/или двенадцатиперстной кишки;
Хронический колит;
Синдром «раздраженной кишки»;
Мочекаменная болезнь;
Хронический гепатит;
Цирроз печени;
Хронический панкреатит;
Сахарный диабет;
Заболевания щитовидной железы;
Хронический пиелонефрит;
Заболевания позвоночника и периферической нервной системы;
Заболевания суставов;
Заболевания сосудов конечностей (облитерирующий атеросклероз, облитерирущий эндартериит);
Заболевания предстательной железы;
Нарушения дыхания во время сна (храп, апноэ сна);
Бессонница;
Переутомление;
Синдром хронической усталости;
Ожирение и целый ряд других.
Естественно, в нашей книге мы не сможем рассмотреть все перечисленные случаи, поэтому остановимся на самых, если можно так сказать, популярных. Тем более что такой подход оправдан соображениями вашей безопасности: каждый конкретный случай должен обязательно рассматриваться специалистом по реабилитационной медицине, и чем тяжелее состояние конкретного больного, тем тщательнее должен быть врачебный подход к нему.
Глава 1
Как быстрее вернуть радость жизни после гриппа и простуды
От возбудителей гриппа и прочих простудных недомоганий не защищен никто на свете. Простужаются и гриппуют все: мужчины и женщины, светленькие и темненькие, большие и маленькие. Простуду можно подхватить в любое время года, но чаще всего болезнь поражает в холодную погоду («сезон гриппа»), когда мороз, дождь, ветер и слякоть сбивают нас в кучку, загоняют в тесные помещения, и – всегда неожиданно, не вовремя. И проявляется у каждого по-разному, хотя имеет общую черту: больные часто могут довольно точно указать начало своего заболевания. Источником инфекции обычно является простуженный человек, и не только в период болезни, но и после своего выздоровления, оставаясь носителем вируса до 5 – 7 дней, а иногда и до 10 дней с момента заболевания. При кашле, чихании, разговоре из носоглотки человека-вирусоносителя выбрасываются частицы слюны, слизи, мокроты с болезнетворной микрофлорой, и на короткий промежуток времени вокруг него формируется опасная для окружающих зона заражения с максимальной концентрацией вирусов в воздухе. В ней и происходит заражение контактирующего человека. На языке специалистов – «воздушно-капельным путем».
О тяжести простуды можно судить по температурной кривой больного:
легкая форма : температура умеренная, до 38 °С, беспокоят общее недомогание, слабость, вялость, потливость, головные и мышечные боли. На второй день присоединяется насморк, могут появиться сухость и першение в горле, кашель;
среднетяжелая форма : температура повышается до 39,5 °С, ощущаются сильный жар, озноб, все простудные симптомы нарастают;
тяжелая форма : высокая, до 40 – 40,5 °С, температура. К имеющимся симптомам простуды прибавляются признаки интоксикации нервной системы – судорожные припадки, галлюцинации, легкое нарушение сознания, бред. Могут быть носовые кровотечения, кровоизлияния на слизистых оболочках и рвота.
Ко всему прочему одна из разновидностей простуды – грипп – способен протекать в молниеносной форме, при которой для больного возникает серьезная опасность летального (смертельного) исхода. Для этой формы гриппа характерны стойкое повышение температуры до крайне высоких цифр и клинические проявления, схожие с симптомами менингита, но без воспалительной реакции оболочек головного мозга, проходящи у инфекционистов под термином «менингизм».
Как не надо лечить простуду
Наше отношение к простудным заболеваниям, мягко говоря, преимущественно легкомысленное. Здесь мы скорее похожи на Карлсона, для которого любая беда – «дело житейское», или на тех персонажей, которые всерьез думают, что если лечить простуду, то она пройдет через семь дней, а если не лечить, то через неделю. Поэтому в первую очередь скажем пару слов о том, что ни в коем случае при простуде делать не следует.
Не следует лечиться самостоятельно, обязательно нужно обратиться к врачу, так как простудные заболевания опасны осложнениями.
Не следует ходить на работу, в институт, школу, посещать общественные места, чтобы не распространять инфекцию среди своих друзей и коллег.
Не следует принимать антибиотики без рекомендации врача. Простуда – преимущественно вирусное заболевание, она не реагирует на антибиотики, а они способны вызвать аллергические реакции, нарушения работы желудка, дисбактериоз и прочие сомнительные радости бытия.
Мы забываем, что, если простуду начать вовремя и правильно лечить, она может пройти за пару-тройку дней. Лечить правильно – значит не повторять чужих ошибок. Напомним, в чем они заключаются.
Первая ошибка: мы переносим болезнь «на бегу», а простуженному телу надо вылежаться в тепле хотя бы первые дни. Врачи тоже придерживаются такого мнения, поэтому и выписывают первичный больничный лист на три дня. Если же стоически переносить болезнь на ногах, то можно серьезно навредить себе. Простуда пройдет, а вот ее осложнения могут надолго остаться с вами.
Вторая ошибка: неразборчивость в средствах. Многие средства снимают только симптомы заболевания: снижают температуру, головную боль, сдерживают кашель, но не устраняют причину болезни. К тому же медицинской статистике давно известно, что риск непредсказуемого воздействия двух одновременно потребляемых препаратов составляет 10%, трех – уже почти 50%, а пяти и более – 90%. Отсюда вывод: брать болезнь надо не количеством, а качеством лечения, что без врачебной консультации вряд ли возможно.
Третья ошибка: редко читаем инструкции. На разных людей одни и те же лекарства действуют по-разному. Одинаковых людей в природе не существует, а поэтому не исключены аллергические и прочие побочные реакции при употреблении какого-либо препарата. Информация о таких возможных последствиях содержится во вкладышах-инструкциях к лекарству. Читайте их внимательно. Если препарат доступен без рецепта, в инструкции обычно указан срок его безрецептурного приема, по истечении которого его употребление следует прекратить или посоветоваться с лечащим врачом о дальнейших своих действиях.
Четвертая ошибка: самостоятельный прием антибиотиков. По данным врачебной науки, в половине случаев простудных заболеваний применение антибиотиков при лечении ничем не оправдано. Опасность злоупотребления ими кроется в том, что бесконтрольное применение антибиотиков вызывает привыкание к ним основных штаммов возбудителей заболевания. В результате, когда препарат действительно необходим, он уже не действует так, как должен. Конечно, при серьезных осложнениях, воспалении легких или ангине без антибиотиков не обойтись, но назначать их должен все-таки врач.
Пятая ошибка: безграничная вера в домашние средства. Все хорошо в меру. Например, есть люди, не переносящие ягод малины, им нельзя принимать и отвар ее листьев, признанное противовоспалительное и потогонное средство.
Шестая ошибка: самодиагностика и самолечение. Иначе легко попасть в ситуацию, когда человек, болея пневмонией, думает, что простудился, и ставит себе банки, которые в его состоянии могут быть противопоказаны, а потом удивляется, что попал на больничную койку.
Оптимальный вариант, конечно, тот, когда человек простудам не подвержен. Что вполне по силам любому здравомыслящему человеку. Про то, что для этого нужно вести здоровый образ жизни, заниматься спортом, быть в тонусе, принимать витамины, знают все. А что делать, если вы, например, очень сильно промерзли? Как правильно справиться с переохлаждением?
Советов, как быстрее согреться, много, но не всем стоит доверять. Многие в такой ситуации пытаются согреться истинно народным способом – с помощью алкоголя. Но тут не совсем тот случай, когда истину находят в вине. Дело в том, что замерзшему человеку действительно можно выпить примерно 40 – 50 граммов водки или коньяка, которые хотя бы чуть-чуть помогут ему согреться. А все, что будет выпито сверх указанного количества спиртного, лишь усилит переохлаждение организма. Механизм подобного обратного эффекта следующий: расширившиеся после стопочки сосуды вызывают усиление тока крови по ним, что и приводит к усилению теплоотдачи, – это медицинский факт. В результате организм начинает терять остатки тепла и замерзает еще больше. Так что горячительными напитками злоупотреблять ни в коем случае нельзя. Не рекомендуется замерзшим людям и курить. Никотин, наоборот, суживает мелкие сосуды, кровоток замедляется, и ткани испытывают кислородное голодание, что еще больше усиливает ощущение холода. Что же делать?
Очень хорошо помогает сухое тепло – шерстяное одеяло и несколько грелок, наполненных горячей водой. Одну из них нужно положить в ноги, а на другую сесть. На первый взгляд это довольно странный совет, однако он имеет логичное объяснение. Дело в том, что холод легко провоцирует воспаление органов малого таза. Самые уязвимые из них – яичники. Многие женщины, перемерзнув, ощущают ноющие боли в низу живота. Это не что иное, как воспаление придатков. Зачастую к нему присоединяется и цистит – воспаление мочевого пузыря. Этот орган тоже очень болезненно реагирует на переохлаждение. Возникает учащенное и болезненное мочеиспускание, которое проходит только через несколько недель. Чтобы предотвратить появление этих симптомов, нужно хорошенько прогреть низ живота. Резиновая грелка, заполненная кипятком, здесь придется как нельзя кстати. Хорошо помогает теплая ванна. Но ее нужно принимать осторожно. Сначала температура воды не должна превышать 30 °С. Кипяток надо добавлять постепенно, так, чтобы через 20 минут температура повысилась до 40 – 42 °С. В течение всего этого времени нужно пить какой-нибудь горячий напиток. Это может быть сладкий чай, какао или крепкий бульон.
Но простое прогревание организма можно сочетать с настоящим целительным воздействием. Для этой цели очень хорошо подходят цитрусовые ванны. Чтобы сделать такую ванну, необходимо растолочь 120 – 150 г сухой цедры апельсина, мандарина или лимона, залить получившийся порошок одним литром кипятка и настоять его 20 – 30 минут. Затем настой вылить в ванну. Чтобы повысить эффективность ванны, можно добавить две-три капли эфирного масла розы. Можно также «обогатить композицию» соком лайма.
Для апельсиново-грейпфрутовой ванны выжмите сок из трех крупных грейпфрутов и трех апельсинов. Мякоть положите в тканевый мешочек или заверните в марлю, а затем опустите в воду, чтобы «подпитывать» ее.
На лимонно-медовую ванну потребуется четыре – шесть лимонов. Их необходимо нарезать с кожурой, залить горячей водой и настоять около часа. Отожмите лимонную массу через марлю в ванну и добавьте несколько столовых ложек меда.
Цитрусовые ванны являются очень эффективным способом спасения от осенних простуд. Ванны усиливают кровообращение, тонизируют, укрепляют и смягчают кожу, создают своеобразный барьер для возбудителей болезни. Кроме того, эфирные масла, которые содержатся в цитрусах, помогают справиться с начинающимся насморком и кашлем. Приведенные процедуры рекомендуется проводить по 10 – 15 минут минимум дважды в неделю.
Ну а что же делать, если вы все же не убереглись и простудились? Лечиться, конечно! Причем не забывая о том, что при простуде особенно эффективно одновременное применение средств и методов традиционной и восстановительной медицины. Более того, для некоторых больных альтернативой лекарственной терапии может стать терапия восстановительная – комплекс природных и физических методов лечения. Бесценную помощь простуженным людям оказывают физиотерапия (прогревание, магнитотерапия, ультразвуковая терапия и т. д.) и рефлексотерапия (воздействие на активные точки на коже). В следующих разделах остановимся на способах прогревания в домашних условиях и некоторых методах рефлексотерапии.
Наличие в анамнезе переливания крови и ее препаратов, парентерального введения белковых кровезаменителей.
Реакции на переливание крови и ее препаратов, сывороток и вакцин, различных медикаментов (когда, в чем выражалась, купировалась самостоятельно или проводилось какое-либо лечение).
Перенесенные ранее заболевания, травмы и операции
Подробно опросить больного о всех перенесенных им заболеваниях, начиная с раннего детства и до поступления в стационар, с указанием возраста больного, года перенесения каждого заболевания, длительности, тяжести, проводившегося лечения в стационаре или амбулаторно. Если больной не может точно назвать время перенесенного заболевания, то можно ограничиться приблизительными указаниями («…около 10 лет назад…»). Главное в этом разделе не хронология заболеваний, а описание того, какие последствия для здоровья больного в целом и для течения настоящего заболевания оставили перенесенные заболевания.
Отдельно опросить о перенесении сифилиса, вирусного гепатита, туберкулеза. При отсутствии в анамнезе признаков этих заболеваний - отметить этот факт в истории болезни.
В данном разделе описываются только перенесенные, то есть закончившиеся заболевания. Серьезной ошибкой следует считать описание в данном разделе сопутствующих, существующих в настоящее время заболеваний.
Семейный анамнез и данные о наследственности
Состояние здоровья или причина смерти с указанием продолжительности жизни близких родственников. Особое внимание обратить на наличие в семье заболеваний туберкулезом, злокачественными новообразованиями, сифилисом, алкоголизмом, психическими заболеваниями, эндокринными заболеваниями, заболеваниями сердечно-сосудистой системы. При ряде заболеваний, имеющих наследственную предрасположенность, целесообразно указать на наличие или отсутствие сходных заболеваний у кровных родственников.
Экспертный анамнез
Указать, был ли больной в текущем году на больничном листе, если да, то когда в течение какого времени. Если возможно, указать номер больничного листа и кем он был выдан. Если больной инвалид - указать время установления инвалидности, срок очередного переосвидетельствования.
В учебной истории болезни этот раздел может не описываться (по указанию преподавателя)
Данные осмотра больного
Данные осмотра больного могут описываться в виде одного (Status praesens communis) или двух (Status praesens communis и Status specialis) разделов.
В ряде хирургических школ все данные осмотра описываются по системам органов в виде одного раздела «Общее настоящее состояние больного (Status praesens communis)». Однако, это может оказаться неудобным с практической точки зрения – хирург часто имеет дело с локальной проблемой, либо оказывает локальное воздействие (выполняет операцию). Поэтому более распространенным вариантом является разделение результатов осмотра на две части – общую (Status praesens communis) и специальную, в которой особо подробно описывается система органов, пораженная основным заболеванием (Status specialis). При этом система органов, описываемая в Status specialis в Status praesens communis, не описывается (пропускается).
Достаточно часто не представляется возможным выделить систему органов, пораженную основным заболеванием (сахарный диабет, осложненный ангиопатией и трофическими язвами на нижних конечностях – эндокринные нарушения привели к поражению сосудов, в результате чего в наибольшей степени оказалась поражена опорно-двигательная система). В этом случае целесообразно описание специальной части не в виде раздела Status specialis, а в разделе Status localis, в котором описывается пораженная анатомическая область или области (в приведенном выше примере – нижние конечности).
4. А л л е р г о л о г и ч е с к и й анамнез.
Аллергические заболевания: атопический дерматит, экзема; нейродермит. В каком возрасте. Тяжесть течения. Лечение.
Аллергические реакции: на продукты питания, лекарства и
др.
Клинические проявления и проводимое лечение.
5. Эпидемиологический анамнез.
Профилактические прививки: в каком возрастем какие прививки
получил (против туберкулеза, полиомиелита, коклюша, дифтерии и др;); их последовательность; соблюдение сроков вакцинации и ревакцинации; причины нарушения графика. "Прививочная" реакция, ее характер, тяжесть.
Контакт о туберкулезным больным в семье, квартире. Контакты с больными острыми инфекционными заболеваниями (какими, где, когда), особенно важно в предшествующие три недели!
СВЕДЕНИЯ О СОСТОЯНИИ ЗДОРОВЬЯ РОДИТЕЛЕЙ И БЛИЖАЙШИХ РОДСТВЕННИКОВ РЕБЕНКА.
Возраст родителей (матери и отца); состояние их здоровья; больны или болеют каким-либо заболеванием (туберкулез; нервно-психические, эндокринные заболевания, злокачественные новообразования и др.; курят или нет; употребляют или нет алкогольные напитки и т.д.).
Сколько у матери было беременностей, как они протекали и чем заканчивалась каждая из них (рода срочные, досрочные, живым или мертвым ребенком, выкидыш, аборт). Состояние здоровья других детей в семье (если умирали - причины смерти). Состояние здоровья ближайших родственников со стороны матери и отца ребенка (наследственный фактор). Схема генеалогического дерева.
АНАМНЕЗ БОЛЕЗНИ.
Когда и как ребенок заболел, жалобы, как развивалось заболевание (остро, постепенно), последовательность развитая патологических симптомов. Изменение самочувствия, поведения, температуры тела, аппетита, стула, сна; кашель (характер), рвота (характер), менингеальные явления и т.д.
Причины, способствующие заболеванию ребенка (охлаждение организма, нарушение диеты, режима, травма, контакт с больным и др.).
Когда больного впервые видел врач и каков предварительный диагноз, какое было назначено лечение. На какой день заболевания ребенок
госпитализирован, в каком состоянии, с какими патологическими симптомами; каким был предварительный диагноз и какое назначено лечение.
НАСТОЯЩЕЕ СОСТОЯНИЕ РЕБЕНКА (дата)
Общее состояние: удовлетворительное, средней тяжести, тяжелое, крайне тяжелое. Положение больного: активное, пассивное, вынужденное. Вес, рост, окружность головы, груди.
Кожа: сухая, влажная; окраска (нормальная, бледно-розовая, цианотичная, розово-красная, с иктеричным оттенком, бледная с сероватым оттенком); наличие сыпи (характер, оттенок, локализация).
Подкожно-жировой слой: развит нормально, слабо, избыточно, равномерно, неравномерно (где). Тургор тканей: нормальный, ослабленный, (умеренно, резко). Отек: где, его выраженность и распространенность. Эластичность кожи.
Лимфатические узлы: пальпируются (какие группы); количество, величина, консистенция, подвижность, чувствительность.
Мышечная система: развита удовлетворительно, слабо; атрофия (где), тонус, сила.
Костная система.
Форма черепа, состояние родничков (размеры, напряжение), костных швов. Грудная клетка: форма (приближается к цилиндрической,бочкообразная); сдавленность с боков, развернутость краев ее снизу,
деформация (где). Позвоночник: без изменений, наличие патологических искривлений (кифоз, сколиоз, лордоз, кифосколиоз). Конечности: не изменены, искривления, утолщения (эпифизов, диафизов). Суставы:
не изменены, разболтанность, деформации, объем движений, болезненность.
Органы дыхания;
Тип дыхания (грудной; брюшной); носовое дыхание (свободное,"затрудненное); раздувание крыльев носа; наличие отделяемого из носа. Частота дыхания. Голос: чистый, сиплый, афония. Кашель: сухой; влажный, грубый, лающий. Дыхание: равномерное, неравномерное, шумное, стенотическое, затрудненное (одышка), втяжение уступчивых мест грудной клетки; голосовое дрожание, бронхофония. Легкие: перкуторный звук (легочный, укороченный с коробочным оттенком), границы, подвижность легочного края, экскурсия грудной клетки.- Характер дыхания: (пуэрильное, везикулярное, жесткое, ослабленное, с бронхиальным оттенком); хрипы и их характеристика (сухие, влажные, какого калибра, крепитация).
Органы кровообращения.
Область сердца, сосуды шеи, их выраженность; верхушечный толчок (характер, видимость на глаз, локализация). Границы относительной тупости сердца (правая, левая, верхняя). Тоны: звучные, ослабленные,
глухие. Шумы: характер, локализация, эпицентр, распространение.
Пульс: частота, ритм, наполнение, напряжение, синхронность. Артериальное давление на руках и ногах.
Органы пищеварения.
Губы: розовые, с цианотичным оттенком, сухие, влажные. Язык: чистый, обложенный, сухой, влажный, сосочковый, географический. Слизистая оболочка щек, десен, рото-, носоглотки. Состояние миндалин: величина,
гиперемия, разрыхленность, выраженность лакун, их содержимое. Количество зубов, их состояние. Живот: форма, вздут, запавший, напряженный, болезненный. Состояние пупочного кольца; грыжа (пупочная, паховая, мошоночная). Аппетит, срыгивания (когда, сколько раз, чем).
Рвота (характер, чем, как часто, до или после еды). Печень и селезенка: размеры, пальпируются у края реберной дуги, выступают из-под края реберной дуги (на сколько сантиметров) консистенция, плотность, болезненность; край - острый» закругленный; поверхность печени и селезенки (ровная, бугристая); не пальпируется.
Стул: характер, консистенция, цвет, примеси, в том числе патологические, частота; консистенция, отхождение газов. Состояние заднего прохода, тенезмы и др.
Мочеполовая система.
Характер мочеиспускания (частота, свободное, затрудненное, болезненное); симптом Пастернацкого. Моча: цвет, запах, прозрачность. Состояние половых органов, степень развития вторичных половых признаков.
Нервная и эндокринная системы.
Органы чувств: глаза - острота зрения, состояние конъюнктивы,
зрачков; ухо - острота слуха, состояние раковин, наружного слухового прохода; реакция ребенка при давлении на козелок.
У детей первых 4-6 месяцев жизни: обоняние, вкус.
Сознание, реакция на окружающее, интеллект, настроение, речь. Рефлексы: новорожденных, со слизистых, кожные, брюшные, кремастерные; наличие патологических рефлексов; гиперкинезы, судороги (тонические, клонические). Чувствительность (тактильная, болевая, температурная).
Вегетативная нервная система (дермографизм,потливость, симптом Ашнера и др.). Состояние эндокринных желез.
ОЦЕНКА ФИЗИЧЕСКОГО И НЕРВНО-ПСИХЧЕСКОГО РАЗВИТИЯ
РЕБЕНКА.
Предварительное заключение о диагнозе.
План обследования.
РЕЗУЛЬТАТЫ ЛАБОРАТОРНЫХ ИССЛЕДОВАНИЙ.
Анализы: крови, мочи, мокроты, дуоденального содержимого, ликвора и др;
Данные рентгенологических, биохимических, серологических, иммунологических и инструментальных исследований.
Дать заключение по результатам лабораторных исследований.
КЛИНИЧЕСКИЙ ДИАГНОЗ И ЕГО ОБОСНОВАНИЕ.
На основании анамнеза, данных первичного осмотра лабораторных исследований составляется заключение о диагнозе;
ДИФФЕРЕНЦИАЛЬНЫЙ ДИАГНОЗ (применительно к данному больному).
ЛЕЧЕНИЕ И ЕГО ОБОСНОВАНИЕ, ДИЕТА.
Все лекарственные средства выписываются на латинском языке с
точным указанием дозы, кратности и способа введения; указать дни лечения.
НАБЛЮДЕНИЕ ЗА РЕБЕНКОМ (дневник).
В истории болезни врач ежедневно отмечает состояние ребенка;
течение заболевания в динамике. Каждый симптом должен быть
прослежен от начала и до конца. Запись в дневнике должна быть
увязана со всеми предыдущими данными. Изменения в назначениях
отмечается ежедневно.
ЗАКЛЮЧИТЕЛЬНЫЙ ИЛИ ЭТАПНЫЙ ЭПИКРИЗ.
В заключительном или этапном эпикризе отмечаются особенности
течения заболевания, методы лечения и их эффективность, указываются соответствующие рекомендации (режим, питание, лечение, уход) по дальнейшему ведению больного.